Funcas ha editado el libro ‘¿Bulos en sanidad? Verdades, medias verdades y patrañas sobre el Sistema Nacional de Salud español’, que, dirigido por Félix Lobo, plantea una revisión sistemática de doce afirmaciones recurrentes en el debate público sobre el Sistema Nacional de Salud (SNS). Se trata de cuestiones que, según sus autores, se repiten con frecuencia sin un respaldo analítico o empírico suficiente y que en algunos casos son un bulo.
La obra fue presentada en un acto público en el que participaron Sandra García Armesto, directora de la Agència de Qualitat i Avaluació Sanitàries de Catalunya (AQUAs), que situó el debate más allá del propio contenido del libro, y Vicente Ortún, profesor emérito, Universidad Pompeu Fabra, Centro de Investigación en Economía y Salud (CRES) y uno de los autores.

Félix Lobo abrió el acto explicando que el libro nace con la intención de revisar una serie de lugares comunes muy extendidos sobre el Sistema Nacional de Salud español que, a su juicio, “no se compadecen con lo que dicen los estudios o los datos”. La publicación reúne doce textos breves que abordan afirmaciones recurrentes formuladas a menudo como certezas, pero que, según señaló, suelen responder a “estereotipos simplistas”, en ocasiones con algún elemento de verdad, aunque necesitados de matización y contraste analítico.
Lobo subrayó que el objetivo del libro no es solo desmentir bulos, sino evitar que estas ideas asumidas dificulten el diagnóstico de los problemas reales del SNS. A su juicio, la reiteración de clichés contribuye a desviar el foco de las reformas necesarias, en un momento especialmente relevante por la coincidencia con el 40 aniversario de la Ley General de Sanidad. En ese contexto, defendió que el sistema es “extraordinariamente valioso” y que existe un amplio consenso técnico tanto sobre los problemas como sobre las orientaciones generales de las soluciones, aunque persista una brecha entre el análisis y la acción.
El peligro de estos bulos o ‘medias verdades’ no es solo la desinformación, sino su capacidad para bloquear el diagnóstico correcto. Si el análisis es erróneo, por ejemplo, si creemos que el problema es solo de falta de recursos y no de solvencia o gobernanza, las soluciones propuestas nunca llegarán a sanar las patologías del sistema.
Contras las trampas al solitario
La intervención de Sandra García Armesto introdujo un tono deliberadamente crítico y reflexivo. La directora de AQUAs señaló que una de las principales virtudes del libro es que “mapea las trampas al solitario” que se producen cuando se habla del sistema sanitario, es decir, los consensos tácitos que se mantienen más por inercia que por convicción basada en evidencia. Desde su experiencia en evaluación y uso de datos, advirtió de que muchas de estas afirmaciones se sostienen porque resulta más cómodo asumirlas que cuestionarlas.
García Armesto situó el debate en un contexto más amplio de “ruptura del contrato social” y polarización política. A su juicio, existe un consenso académico y político en que el SNS es uno de los pilares del Estado del bienestar, pero ese consenso “se está rompiendo” en la práctica, como muestran los barómetros de opinión y el crecimiento sostenido del aseguramiento privado. En ese escenario, planteó si basta con seguir desmontando bulos o si es necesario replantear el tipo de discurso y de alianzas que permitan sostener la legitimidad del sistema.
La ponente insistió en que decir “la verdad” desde la evidencia no siempre es suficiente si no se conecta con las expectativas de una ciudadanía que percibe problemas de acceso, tiempos y capacidad resolutiva. También alertó de que el debate público sigue anclado en marcos del pasado, cuando la naturaleza misma de los servicios sanitarios está cambiando por la digitalización, la reorganización de roles profesionales y la aparición de nuevas tecnologías y terapias avanzadas que desdibujan las fronteras tradicionales entre asistencia, investigación e innovación.
Cambios en organización y gestión
La otra intervención central correspondió a Vicente Ortún, que participó como uno de los autores del libro y como “decano” del grupo de coautores. Ortún defendió que muchos de los supuestos bulos que analiza la obra se desmontan con relativa facilidad a partir de los datos, mientras que otros requieren matices para no caer en simplificaciones. En su intervención insistió en una idea central del libro: España tiene un buen sistema sanitario, pero con un mal pronóstico si no se acometen cambios profundos en la organización y la gestión.
Ortún diferenció de forma explícita entre sistema sanitario y organizaciones sanitarias. Mientras el primero garantiza cobertura pública y equidad, las segundas sufren rigideces administrativas que dificultan la adaptación a un entorno marcado por el envejecimiento, el aumento de la demanda y la presión tecnológica. En ese sentido, alertó de signos claros de deterioro, como la pérdida de accesibilidad, el desgaste profesional o el aumento de la doble cobertura, que interpretó como un “voto con los pies” de una parte de la población.
El economista defendió que la sostenibilidad del SNS depende de que mantenga su capacidad resolutiva y su legitimidad social. A su juicio, no basta con preservar el modelo actual, sino que es necesario avanzar hacia reformas selectivas que refuercen la autonomía de las organizaciones, mejoren la gobernanza y permitan una gestión más flexible. De lo contrario, advirtió, el sistema corre el riesgo de perder apoyo ciudadano y, con él, la base solidaria que lo sostiene.
Resumen de los capítulos del libro
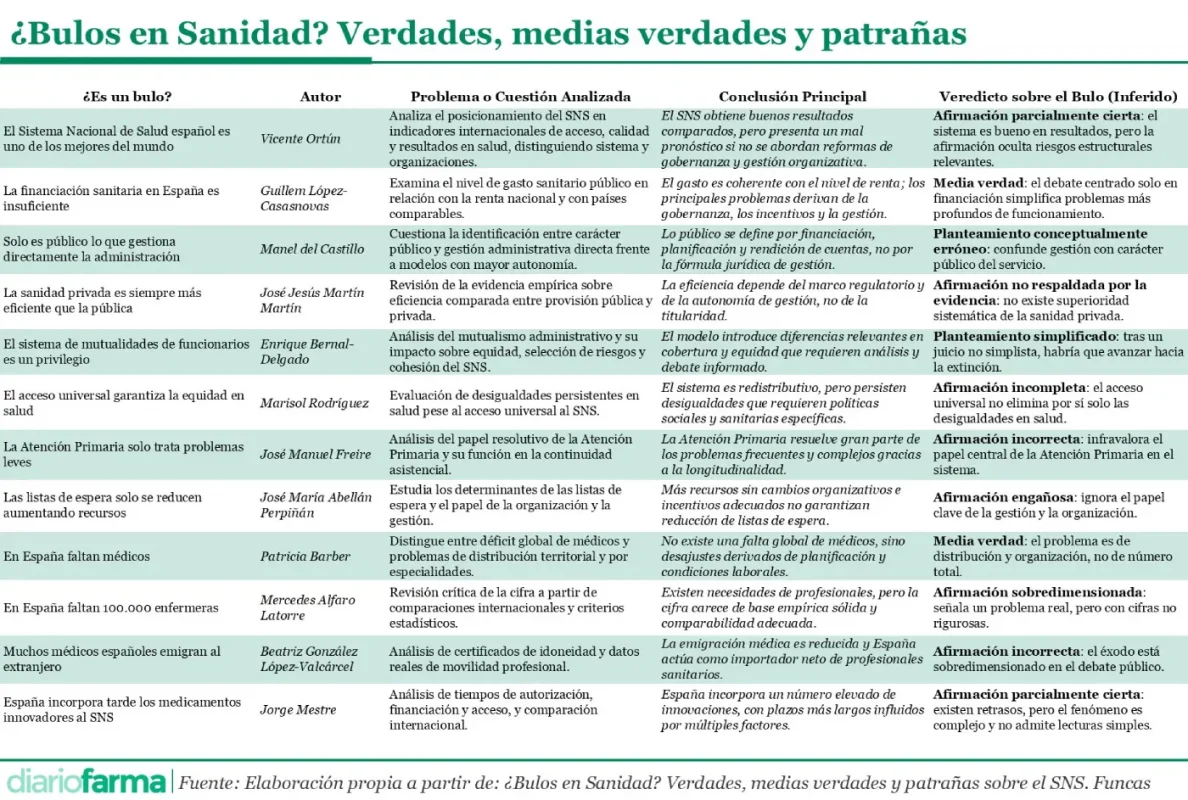
¿Es el Sistema Nacional de Salud español uno de los mejores del mundo?
Vicente Ortún
El capítulo analiza la afirmación, muy extendida en el debate público, de que el Sistema Nacional de Salud español se sitúa entre los mejores sistemas sanitarios a nivel internacional. El autor contrasta esta percepción con indicadores objetivos de acceso, calidad y resultados en salud, y diferencia entre el desempeño global del sistema y el funcionamiento concreto de sus organizaciones sanitarias.
La conclusión es que el SNS obtiene buenos resultados comparados y presenta fortalezas claras en términos de cobertura y resultados poblacionales, pero afronta un mal pronóstico si no se abordan reformas profundas en gobernanza y gestión que permitan sostener esos resultados en el tiempo.
¿Está infrafinanciado el Sistema Nacional de Salud?
Guillem López-Casasnovas
El artículo examina la idea de que la insuficiencia de financiación es el principal problema estructural del SNS. Para ello, analiza el nivel de gasto sanitario público en relación con la renta nacional y lo compara con países de modelos sanitarios similares.
El autor concluye que el gasto sanitario español es coherente con el nivel de renta del país y que el foco exclusivo en la financiación resulta engañoso. El principal problema reside en la gobernanza del sistema, en la falta de incentivos adecuados y en una gestión que no transforma los recursos disponibles en mejoras sostenibles.
¿Solo es público lo que gestiona directamente la administración?
Manel del Castillo
El capítulo cuestiona la identificación entre carácter público y gestión administrativa directa, una idea muy arraigada en el debate sanitario español. El autor analiza distintas fórmulas organizativas y modelos de provisión presentes en otros sistemas sanitarios europeos.
La conclusión es que lo público se define por la financiación, la planificación, la garantía de acceso y la rendición de cuentas, y no por la fórmula jurídica de gestión. La rigidez administrativa y la falta de autonomía organizativa limitan la capacidad de adaptación e innovación del SNS.
¿La sanidad privada es siempre más eficiente que la pública?
José Jesús Martín Martín
El artículo revisa la evidencia disponible sobre eficiencia comparada entre provisión sanitaria pública y privada, una afirmación recurrente en el discurso político y mediático. El autor analiza estudios empíricos y experiencias internacionales.
La conclusión es que no existe una superioridad sistemática de la sanidad privada en términos de eficiencia. Los resultados dependen fundamentalmente del marco regulatorio, del grado de autonomía de gestión y de los incentivos existentes, más que de la titularidad de los centros.
¿El sistema de mutualidades de funcionarios es un privilegio?
Enrique Bernal-Delgado
El capítulo analiza el modelo de mutualismo administrativo desde la perspectiva de la equidad, la cohesión del sistema y la selección de riesgos. El autor revisa su funcionamiento y su encaje dentro del SNS.
El mutualismo introduce diferencias relevantes respecto al régimen general y plantea tensiones en términos de equidad y cohesión, aunque el debate requiere un análisis matizado que evite simplificaciones y juicios unívocos. En cualquier caso, en línea con la AIReF, Bernal propone plantear una transición suave hacia la desaparición del sistema de mutualismo
¿Nuestro sistema sanitario, financiado con impuestos y de acceso universal, ya resuelve los problemas de equidad en salud?
Marisol Rodríguez
El artículo examina si el acceso universal al SNS garantiza por sí mismo la equidad en salud. Para ello, analiza desigualdades persistentes en resultados de salud asociadas a factores socioeconómicos, territoriales y educativos.
La autora concluye que el SNS tiene un diseño redistributivo y contribuye de forma significativa a la equidad, pero no elimina las desigualdades en salud, que requieren políticas sociales y sanitarias específicas más allá del acceso universal.
¿La Atención Primaria está destinada a tratar problemas leves o poco importantes de salud, mientras que los problemas graves deben resolverlos los hospitales?
José Manuel Freire
El capítulo analiza el papel de la Atención Primaria en el sistema sanitario y cuestiona su percepción como un nivel asistencial de baja complejidad. El autor revisa su función en la resolución de problemas de salud, la continuidad asistencial y el manejo de la cronicidad.
La Atención Primaria resuelve una parte sustancial de los problemas frecuentes y complejos gracias a la longitudinalidad y al conocimiento del paciente, mientras que el hospital se centra en la atención aguda y altamente especializada.
¿Las listas de espera en sanidad solo se pueden resolver aumentando los recursos en médicos, enfermeras y otros medios?
José María Abellán Perpiñán
El artículo analiza la percepción de que el incremento de recursos es la única vía para reducir las listas de espera. El autor examina los factores organizativos y de gestión que influyen en su evolución.
El aumento de recursos, por sí solo, no garantiza una reducción de las listas de espera si no va acompañado de cambios en la organización, en los incentivos y en la productividad del sistema.
¿En España faltan médicos, percepción o realidad?
Patricia Barber
El capítulo distingue entre un déficit global de médicos y los problemas de distribución territorial y por especialidades. La autora analiza datos de formación, empleo y planificación profesional.
La conclusión es que no existe una falta generalizada de médicos en España, sino desajustes derivados de una planificación insuficiente, condiciones laborales poco atractivas en determinados ámbitos y una distribución desigual.
¿En España faltan 100.000 enfermeras?
Mercedes Alfaro Latorre
El artículo revisa críticamente la cifra ampliamente difundida sobre un supuesto déficit de 100.000 enfermeras, analizando comparaciones internacionales y criterios estadísticos utilizados.
Alfaro considera que existen necesidades reales de profesionales de enfermería, pero la cifra citada carece de una base empírica sólida y de comparabilidad adecuada, lo que distorsiona el debate.
¿Muchos médicos españoles se van a trabajar al extranjero?
Beatriz González López-Valcárcel
El capítulo analiza la supuesta emigración masiva de médicos españoles mediante el estudio de certificados de idoneidad y datos administrativos de movilidad profesional.
La autora concluye que la emigración médica es limitada en términos relativos y que España actúa como importador neto de médicos, por lo que el fenómeno está sobredimensionado en el debate público.
¿En España la incorporación de los medicamentos innovadores, especialmente los oncológicos, a la cartera de servicios del SNS se retrasa demasiado?
Jorge Mestre
El último capítulo examina los procesos de autorización, financiación y acceso a medicamentos innovadores en el SNS, así como sus tiempos y condicionantes regulatorios.
El análisis determinar que España incorpora un número elevado de medicamentos innovadores, aunque con plazos más largos que en otros países, influidos por factores regulatorios, de evaluación y por las propias estrategias de lanzamiento de la industria, lo que impide lecturas simplistas del problema.








 Lilisbeth Perestelo:
Lilisbeth Perestelo:  César Hernández, director general de Cartera y Farmacia del Ministerio de Sanidad:
César Hernández, director general de Cartera y Farmacia del Ministerio de Sanidad:  Kilian Sánchez, secretario de Sanidad del PSOE y portavoz de la Comisión de Sanidad del Senado.:
Kilian Sánchez, secretario de Sanidad del PSOE y portavoz de la Comisión de Sanidad del Senado.:  Rocío Hernández, consejera de Salud de Andalucía:
Rocío Hernández, consejera de Salud de Andalucía:  Nicolás González Casares, eurodiputado de Socialistas & Demócratas (S&D - PSOE):
Nicolás González Casares, eurodiputado de Socialistas & Demócratas (S&D - PSOE):