La implementación de biomarcadores y cribados en el Sistema Nacional de Salud (SNS) es una pieza clave para avanzar en la medicina de precisión. Sin embargo, persisten barreras en términos de equidad, financiación y acceso que dificultan su despliegue a nivel nacional. Así se desprende del informe 'Estrategia para la Implementación de Cribado y Biomarcadores en el Sistema Nacional de Salud (SNS)' (Escribo), elaborado por la Fundación Weber en colaboración con Novartis, que fue presentado en el Senado con la participación de expertos sanitarios, gestores y representantes institucionales.
El presidente de la Fundación Weber, Álvaro Hidalgo, subrayó durante la jornada que “es fundamental anticiparnos a los desafíos futuros mediante un enfoque proactivo, identificando barreras y proponiendo soluciones para impulsar la medicina de precisión en España”. En esta línea, el informe analiza los retos que enfrenta la implementación de biomarcadores y programas de cribado en el SNS, abordando su impacto en patologías como el cáncer, las enfermedades neurodegenerativas y el riesgo cardiovascular.
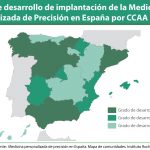
Uno de los puntos destacados fue la necesidad de un marco estratégico homogéneo para evitar inequidades en el acceso a estas tecnologías. Actualmente, el acceso a biomarcadores y cribados varía significativamente entre comunidades autónomas, lo que genera desigualdades en la detección temprana y en la personalización de tratamientos.
Financiación e inversión: retos pendientes
El acceso a estas herramientas está condicionado por limitaciones presupuestarias y por la falta de una estrategia de financiación clara. Natividad Calvente, directora de Asuntos Públicos de Novartis España, destacó que “promover la implementación estandarizada de biomarcadores y cribados en el SNS es clave para la detección temprana de enfermedades prevalentes como las cardiovasculares y el cáncer”. Además, insistió en que la colaboración público-privada es un factor determinante para lograr avances en esta materia.

En este contexto, el informe propone mecanismos de financiación específicos para la implementación de biomarcadores y cribados, de modo que su coste no recaiga únicamente en las comunidades autónomas y se garantice su acceso equitativo en todo el territorio nacional.
Un catálogo común para mejorar la equidad
En el evento, la subdirectora general de Cartera de Servicios del SNS y Fondos de Compensación, Cristina González del Yerro, resaltó los avances del Catálogo Común de Pruebas Genéticas, que busca integrar en el SNS biomarcadores y pruebas genéticas con el objetivo de mejorar la prevención y el tratamiento de diversas patologías. La subdirectora reconoció que la incorporación de estas pruebas a la Cartera Común de Servicios del SNS es un proceso burocrático “largo y costoso, pero también seguro y fiable” y que aporta equidad ya que cuando se incluye en la cartera alcanza a todos los ciudadanos por igual.
González del Yerro destacó que la incorporación de nuevas pruebas debe garantizar validez científica y un beneficio clínico tangible. Asimismo, explicó que RedETS evalúa los cribados antes de su incorporación, y que se están haciendo esfuerzos para acelerar los informes y que estos estén disponibles en el mismo año en que se solicitan. La subdirectora también confirmó que en junio de 2024 se incorporaron cuatro nuevas determinaciones en cribado neonatal y que en 2025 se sumarán otras ocho.
Expertos destacan la necesidad de superar barreras estructurales
El director de la Fundación Pública Gallega de Medicina Genómica, Ángel Carracedo, explicó que la medicina personalizada se basa en la caracterización del genotipo y fenotipo de cada paciente para diseñar tratamientos más precisos y efectivos. “La Unión Europea define la medicina de precisión como un modelo que permite dirigir una estrategia terapéutica adecuada a la persona adecuada en el tiempo adecuado”, señaló Carracedo.

Carracedo insistió en la necesidad de una estrategia nacional de medicina personalizada, ya que actualmente España no cuenta con un plan consolidado en este ámbito, a diferencia de otros países europeos. “Hemos avanzado en los últimos dos o tres años, pero necesitamos un plan escrito y con financiación específica”, afirmó.
El experto explicó que Escribo se ha centrado en biomarcadores oncológicos, neurodegenerativos, neonatales y en riesgo cardiovascular, y que uno de los avances más prometedores es la introducción de estimas de riesgo poligénico basadas en historia clínica. Además, subrayó la importancia del programa Impact, que ha permitido realizar diagnósticos genéticos en personas que llevaban más de 10 años esperando una respuesta.
La primera mesa de debate de la jornada sobre cribados y biomarcadores en el Senado, moderada por María Gálvez, gerente de Asuntos Públicos de Novartis, reunió a destacados expertos para analizar el impacto de estas herramientas en el Sistema Nacional de Salud (SNS). Los participantes coincidieron en la importancia de la formación, la infraestructura y la estandarización para garantizar su correcta implementación.
Paolo Giovanni Nuciforo, jefe del Grupo de Oncología Molecular del Instituto de Oncología del Valle de Hebrón, destacó que la introducción de biomarcadores ha supuesto un cambio de paradigma en oncología. “Hace años, la morfología era la principal herramienta para clasificar tumores, pero hoy sabemos que tumores morfológicamente idénticos pueden responder de forma completamente distinta a un mismo tratamiento. En los próximos 5 a 10 años, veremos la aprobación de más fármacos dirigidos a dianas terapéuticas específicas, lo que hace imprescindible la detección precisa de biomarcadores y la formación de los profesionales que deben interpretarlos”.

Por su parte, Luisa María Villar, jefa del Servicio de Inmunología del Hospital Universitario Ramón y Cajal, resaltó el impacto de los biomarcadores en enfermedades neurodegenerativas. “Hoy, con un simple análisis de sangre, podemos medir el daño axonal en enfermedades como la esclerosis múltiple y determinar si un tratamiento está siendo efectivo. Esto nos permite ganar tiempo en la toma de decisiones clínicas, evitando que los pacientes reciban terapias ineficaces por largos periodos”.
Durante la jornada, José María Millán, investigador de Biomedicina Molecular, Celular y Genómica del Instituto de Investigación Sanitaria de la FE y futuro director del CIBER de Enfermedades Raras, enfatizó la relevancia de la genética en la medicina personalizada. “El modelo de medicina personalizada de precisión se basa en gran medida en la genética, y hay dos avances clave que impulsarán su desarrollo: la creación de especialidades médicas en genética y la implementación de una cartera común de servicios de pruebas genéticas. Sin embargo, es crucial que definamos quién, cuándo y con qué frecuencia se van a actualizar estas pruebas para garantizar su eficacia en la práctica clínica”.
Retos en la implementación
Los ponentes coincidieron en que, si bien los biomarcadores ofrecen un potencial extraordinario, su implementación enfrenta retos significativos. Se necesita formación continua, infraestructuras adecuadas y un sistema regulador ágil que garantice la calidad y equidad en el acceso a estas herramientas en toda España.
En la mesa de debate moderada por Natividad Calvente, representantes de distintos grupos políticos analizaron los desafíos y oportunidades para la integración de los biomarcadores en el Sistema Nacional de Salud (SNS). La equidad, la financiación y la necesidad de un liderazgo claro fueron los principales temas abordados.
Desafíos políticos
Rosa Romero, del Partido Popular, destacó la importancia de avanzar en equidad en el acceso a los biomarcadores. “El SNS está en un momento de cambio de paradigma, y debemos garantizar que los avances en medicina de precisión lleguen por igual a todos los ciudadanos. Para ello, necesitamos un sistema más flexible, menos burocrático y con una mejor conexión entre las comunidades autónomas”.
Desde el PNV, Nerea Aedo recordó que el Senado ya trabajó en 2019 en una ponencia sobre medicina personalizada y genómica, pero lamentó la falta de avances. “Han pasado casi seis años y seguimos en un punto similar. Es fundamental que la actualización de la cartera de servicios se realice de forma más ágil y flexible. No podemos permitirnos que la equidad se convierta en una barrera para el desarrollo”.
Kilian Sánchez, del PSOE, subrayó la importancia de que España mantenga su posición de liderazgo en medicina personalizada. “Estamos en una posición medio-alta a nivel europeo, pero debemos asegurarnos de que la inversión en biomarcadores no se vea afectada por la coyuntura geopolítica. La cogobernanza demostrada durante la pandemia puede ser un ejemplo a seguir para coordinar esfuerzos en este ámbito”.
Liderazgo ministerial y financiación
Carlos Martín Saborido, exrepresentante del Ministerio de Sanidad y ahora en la Agencia de Evaluación de Tecnologías Sanitarias del Instituto de Salud Carlos III, enfatizó la importancia del liderazgo ministerial. “Más allá del discurso político, necesitamos un plan claro que marque el camino a seguir”. Además, planteó como “esencial que medicamentos y biomarcadores lleguen a la vez al SNS y que contemos con herramientas de evaluación del impacto de cada biomarcador en los distintos entornos clínicos”.
Jorge del Diego destacó las dificultades en la implementación de políticas sanitarias. “El que toma las decisiones no es quien luego las implementa, y eso genera una desconexión que debemos solucionar” y, por ese motivo, consideró necesaria una mayor coordinación entre Ministerio y comunidades autónomas. Por otro lado, consideró “crucial avanzar en registros y planificación financiera para que las estrategias en biomarcadores se conviertan en realidades efectivas en el SNS”.


















 César Hernández, director general de Cartera y Farmacia del Ministerio de Sanidad:
César Hernández, director general de Cartera y Farmacia del Ministerio de Sanidad:  Kilian Sánchez, secretario de Sanidad del PSOE y portavoz de la Comisión de Sanidad del Senado.:
Kilian Sánchez, secretario de Sanidad del PSOE y portavoz de la Comisión de Sanidad del Senado.:  Rocío Hernández, consejera de Salud de Andalucía:
Rocío Hernández, consejera de Salud de Andalucía:  Nicolás González Casares, eurodiputado de Socialistas & Demócratas (S&D - PSOE):
Nicolás González Casares, eurodiputado de Socialistas & Demócratas (S&D - PSOE):  Juan José Pedreño, consejero de Salud de Murcia:
Juan José Pedreño, consejero de Salud de Murcia: 