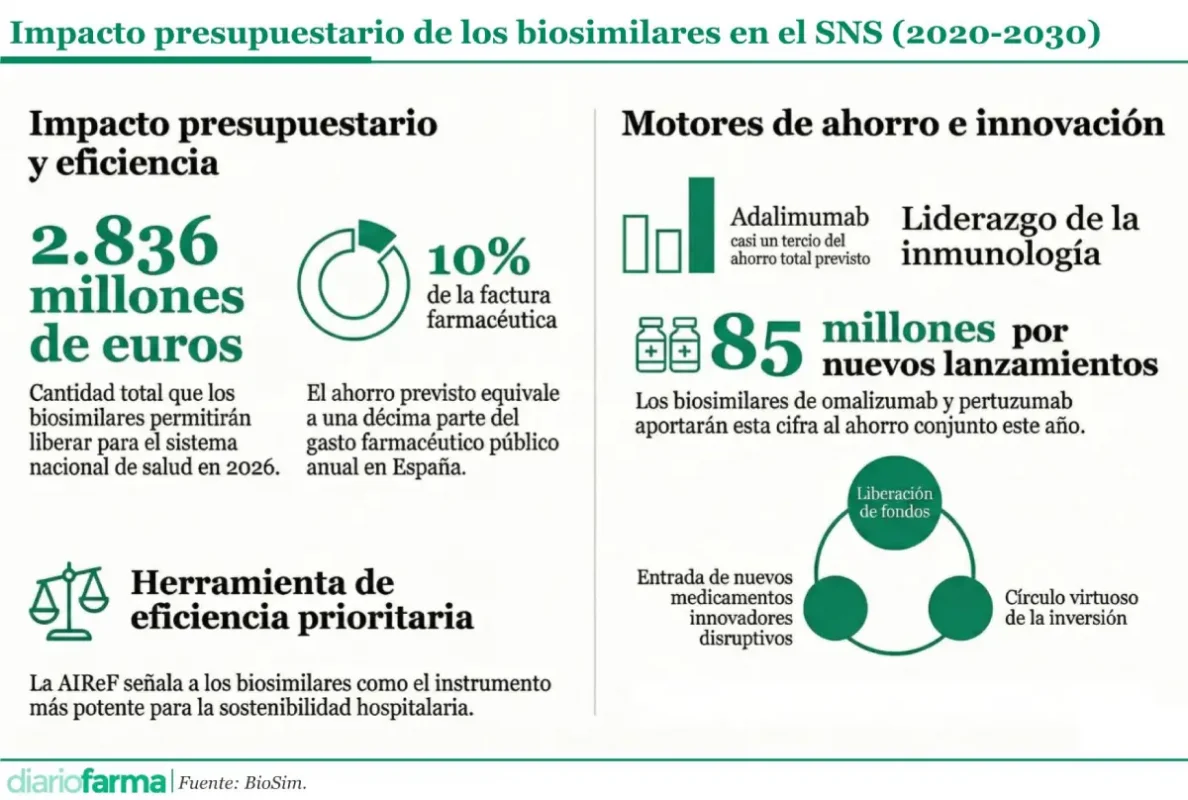
El Sistema Nacional de Salud se encuentra ante una oportunidad de eficiencia sin precedentes. Así lo señala el informe 'Análisis de impacto presupuestario de los medicamentos biosimilares en el Sistema Nacional de Salud de España (2020-2030)', el uso de estos fármacos permitirá liberar 2.836 millones de euros durante el ejercicio 2026. Esta cuantía representa aproximadamente el 10% del gasto farmacéutico público anual y constituye una herramienta estratégica para la sostenibilidad del modelo sanitario.
El estudio, elaborado de forma independiente por la consultora Hygeia Consulting bajo la dirección de Manuel García Goñi, profesor de Economía de la Universidad Complutense de Madrid, utiliza datos oficiales de consumo del Ministerio de Sanidad. La metodología incorpora los precios reales tras aplicar los descuentos que se producen en los concursos públicos hospitalarios, lo que permite reflejar un escenario de adquisición realista frente a los precios de catálogo.
Encarna Cruz, directora general de BioSim, señaló que esta cifra no es solo ahorro, sino capacidad de reinversión, acceso a innovación y sostenibilidad futura. En este sentido, la AIReF, en su análisis del gasto farmacéutico hospitalario, ya priorizó el fomento de la utilización de biosimilares como la herramienta más potente de eficiencia en este ámbito.
Impulso del área de inmunología
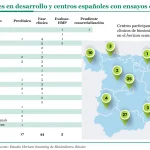
España cuenta actualmente con 115 medicamentos biosimilares autorizados, que corresponden a 23 principios activos en áreas como oncología, hematología u oftalmología. Sin embargo, son las enfermedades inmunomediadas las que concentran el mayor potencial de ahorro para el sistema público.
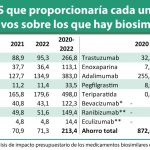
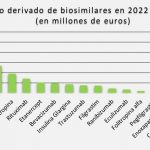
Adalimumab encabeza el ranking de eficiencia y representa casi un tercio del ahorro total previsto para 2026. Le sigue infliximab, consolidado como un pilar histórico del mercado. En tercer lugar se sitúa ustekinumab, una incorporación más reciente que ya genera beneficios presupuestarios en patologías como la psoriasis, la artritis psoriásica o la enfermedad de Crohn.
La aportación al ahorro total también se nutrió de lanzamientos realizados entre 2023 y 2025, como ranibizumab, natalizumab y denosumab. Especial mención requiere omalizumab, un fármaco habitual en el listado de mayor gasto hospitalario, que generará ahorros de más de 40 millones de euros a lo largo de este año. Asimismo, los biosimilares de pertuzumab, indicados para el cáncer de mama HER2 positivo, aportarán otros 45 millones de euros tras su comercialización prevista en 2026.
El riesgo del vacío biosimilar
Pese a las cifras positivas, la dirección de BioSim advirtió sobre el denominado vacío biosimilar. Solo el 30% de las moléculas biológicas que pierden la patente despiertan el interés de los desarrolladores. Cruz apuntó que el marco regulatorio y de incentivos resulta determinante para que exista competencia, ya que sin previsibilidad la inversión se retrae.
La futura Biotech Act europea aparece en el horizonte como una oportunidad para reforzar la competitividad y la autonomía estratégica de la Unión Europea. No obstante, el sector mostró preocupación ante la eventual ampliación de los periodos de protección de datos, lo que podría retrasar la entrada de biosimilares y posponer los ahorros para los sistemas sanitarios.
Cada año de retraso en la entrada de un biosimilar supone cientos de millones de euros que el sistema deja de liberar para otras necesidades asistenciales, recordó Cruz. Por ello, desde la asociación se instó a buscar un equilibrio que incentive la innovación sin comprometer la competencia futura.
Perspectivas y círculo virtuoso
La estrategia de BioSim pasa por fomentar la vinculación de los ahorros liberados por estos fármacos con la adquisición de medicamentos innovadores disruptivos, alimentando así un círculo virtuoso para el sistema. Aunque no se prevé su llegada a corto plazo, el 'Horizon scanning' de la asociación anticipó que los biosimilares de pembrolizumab y nivolumab llegarán al mercado europeo hacia finales de esta década.
La previsión de 2.836 millones de euros para 2026 se considera un cálculo prudente con potencial al alza si se incrementa la utilización de estas moléculas en la práctica clínica habitual. El acceso a tratamientos biológicos para un mayor número de pacientes se consolida, por tanto, como la principal consecuencia de esta reducción de costes y mejora de la eficiencia presupuestaria.













 César Hernández, director general de Cartera y Farmacia del Ministerio de Sanidad:
César Hernández, director general de Cartera y Farmacia del Ministerio de Sanidad:  Kilian Sánchez, secretario de Sanidad del PSOE y portavoz de la Comisión de Sanidad del Senado.:
Kilian Sánchez, secretario de Sanidad del PSOE y portavoz de la Comisión de Sanidad del Senado.:  Rocío Hernández, consejera de Salud de Andalucía:
Rocío Hernández, consejera de Salud de Andalucía:  Nicolás González Casares, eurodiputado de Socialistas & Demócratas (S&D - PSOE):
Nicolás González Casares, eurodiputado de Socialistas & Demócratas (S&D - PSOE):  Juan José Pedreño, consejero de Salud de Murcia:
Juan José Pedreño, consejero de Salud de Murcia: