Lista de participantes
Dña. Cristina Garmendia*, ex Ministra de Ciencia e Innovación y Presidenta de COTEC.
Dña. Natividad Calvente*, Jefa de Área de Farmacoeconomía y análisis del Medicamento (Escuela Nacional de Sanidad) del Instituto de Salud Carlos III.
Luis Verde*, gerente del complejo Hospitalario universitario de Santiago (CHUS).
Juan Abarca Cidón, director general de HM Hospitales y secretario general del Instituto para el Desarrollo e Integración de la Sanidad (IDIS).
Jesús Aguirre, senador y Portavoz del Partido Popular en la comisión de sanidad en el Senado.
Julio Arrizabalaga, director del instituto de investigación Biodonostia.
Jorge Barrero, adjunto a la Presidencia de la asociación española de Bioempresas (Asebio).
Alfonso Beltrán subdirector general de Programas internacionales de investigación del Instituto de Salud Carlos III (ISC-III).
Rafael Bengoa, ex consejero de Sanidad y Consumo del Gobierno Vasco y director del Deusto Business School Health.
Dña. María Blasco, directora del Centro Nacional de Investigaciones Oncológicas (CNIO).
José Castillo, Jefe del servicio de neurología del CHUS y director del Instituto de Investigación Sanitaria idiCHUS.
Dña. Arantxa Catalán Presidenta de la Sefap y responsable de Farmacia de la Agencia de Calidad y Evaluación sanitarias de Cataluña.
Ángel Carracedo director de la Fundación Pública gallega de Medicina genómica.
Manuel Cervera, ex portavoz del Partido Popular en el Congreso y ex consejero de Sanidad de la Comunidad Valenciana.
Dña. Belén Crespo directora de la Agencia Española de Medicamentos y Productos sanitarios (Aemps).
Dña. Nieves Domínguez gerente del Servicio Gallego de Salud.
Dña. Pilar Farjas, secretaria general de Sanidad y Consumo del Ministerio de sanidad, Servicios Sociales e Igualdad.
Dña. Pilar Garrido Presidenta de la SEOM (Sociedad Española de Oncología Médica).
Dña. Carolina González-Criado subdirectora general de Farmacia Xergas
José Ramón González-Juanatey, Presidente de la SEC (Sociedad Española de Cardiología).
Pedro Manuel Hernández senador del Partido Popular y ex director de la gerencia de emergencias de la región de Murcia.
José María López Alemany director de la división de consultoría del grupo editorial Wecare-u. Ahora director de Diariofarma
Antonio López subdirector de atención Primaria de navarra norte en el Servicio Navarro de Salud.
Rafael López, Jefe de servicio de oncología del Complejo Hospitalario Universitario de Santiago (CHUS).
José María Moraleda Presidente de la SEHH (Sociedad Española de Hematología y Hemoterapia).
Justo Moreno, gerente de Relaciones Institucionales de Celgene
Dña. Marta Moreno, directora de Registros y Acceso al Mercado de Celgene
Jordi Martí, director general de Celgene
José Luis Poveda Presidente de la SEFH (Sociedad Española de Farmacia Hospitalaria).
Jaume Raventós, director de telefónica eHealth.
Borja Smith, director de sanidad, Farma y Biotecnología de silo (science & innovation link office)
José Francisco Soto director gerente del Hospital clínico San Carlos.
(*) codirectores de la jornada
Índice
introducción
«se debe fomentar proactivamente la generación de un entorno óptimo para que la innovación genere resultados»
«colaboración público privada, es necesario generar un entorno de confianza»
«la carencia de instrumentos que permitan la medición de resultados imposibilita la mejora continua del sistema sanitario»
«la transparencia y publicidad de los datos y resultados de la sanidad es clave»
«existe una carencia práctica de instrumentos facilitadores de la transferencia de tecnología y conocimiento»
«es necesario cambiar el concepto de la sanidad como centro de coste hacia uno relacionado con la generación de recursos y conocimiento y, en definitiva, pasar del concepto de gasto al concepto de inversión»
«es vital una gestión de los recursos humanos flexible y protectora con los “talentos generadores de conocimiento y riqueza”»
«la inequidad territorial en el acceso a las tecnologías y la falta de un criterio consensuado por todas las partes en la evaluación de la tecnología»
1. Introducción
La sanidad es uno de los pilares del sistema de bienestar y conseguir que sea sostenible uno de los principales retos de la sociedad española. Existe un gran consenso por parte de los profesionales involucrados en el sector sanitario sobre la necesidad de afrontar dicho proceso con éxito aplicando soluciones innovadoras. En la actualidad, el debate más relevante se centra en idear fórmulas que permitan su aplicación.
Con el objetivo de establecer un foro de discusión que pudiese aportar conclusiones fructíferas en la búsqueda de soluciones innovadoras al problema, la escuela nacional de sanidad, silo y Celgene reunieron el 23 de julio de 2014 en Santiago de Compostela a más de 30 de los principales expertos en salud de España. investigadores básicos, médicos, farmacéuticos, gestores y políticos sanitarios, profesionales de la industria farmacéutica y de nuevas tecnologías así como representantes de la sanidad privada, aportaron sus reflexiones e ideas en el encuentro “innovación y sostenibilidad: construyendo la sanidad del siglo XXI”.
Durante los últimos años, la inversión en sanidad se ha reducido ostensiblemente, desde su tope de 1.510 euros por habitante en el año 2009, hasta los 1.357 euros en 2012, según datos del Ministerio de sanidad, servicios sociales e igualdad. Este dato ha evidenciado la necesidad de obtener mejores resultados con menos recursos para mantener un nivel sanitario adecuado para la ciudadanía española. Aun así, el incremento de las inversiones que se realizó en épocas de bonanza económica también mostraban que el reto de hacer sostenibles los servicios sanitarios con un menor coste en la práctica totalidad de los servicios sanitarios europeos ya era palpable antes de la crisis. No obstante, la imperiosa necesidad de controlar las cuentas públicas no debe ser un condicionante que justifique una gestión miope, que evite realizar las inversiones necesarias en nuevas tecnologías o medicamentos innovadores que a corto plazo pueden enmascarar un gasto, pero que a la larga se deben convertir, si se realizan de forma adecuada, en una inversión que mejorará la salud de los pacientes y el sistema sanitario.
Definir, evaluar y priorizar las innovaciones realmente necesarias requerirá de la cooperación de todos los actores del sector sanitario, a los profesionales de la administración y también de la industria. Sólo así será posible poner a disposición de los pacientes, de forma equitativa y en todo el ámbito de la sanidad estatal, los medicamentos y tecnologías que mejores resultados logren en términos de eficiencia y eficacia en cada momento. El consenso sobre los criterios objetivos e indicadores en los que basar estas decisiones también será clave para adecuar la utilización de la innovación como base fundamental sobre la que sostener el sistema sanitario.
Todos estos temas centraron el objeto de la discusión entre los más de 30 expertos que se reunieron en Santiago de Compostela.
A continuación se presentan algunas de las reflexiones expuestas sobre cómo se puede afrontar el reto de hacer sostenible la sanidad española y algunas de las propuestas que pueden ayudar a resolverlo. Y siempre sobre la base irrenunciable de que el binomio innovación y sostenibilidad es necesario y posible.
2. «Se debe fomentar proactivamente la generación de un entorno óptimo para que la innovación genere resultados»
La innovación, para florecer, necesita un ecosistema apropiado que estipule unas normas de interrelación entre todos sus participantes claras y estables en el tiempo. Este tema, que es motivo de preocupación de todos los agentes del espectro sanitario, se trabaja intensamente por parte de todos los agentes con el objetivo de definir aquellas características que deban constituir el concepto de “entorno fértil e innovador”.
La innovación debe llevarse a todos los ámbitos del sistema sanitario como única forma de cambio cultural y filosófico de la sanidad. Una de las ideas recurrentes del encuentro fue que el concepto de innovación no sólo conlleva incorporación de nuevas tecnologías o avances farmacológicos, sino la necesidad de integrar el concepto de gestión integral de los recursos y los mecanismos de planificación. La innovación en la gestión es igual o más importante que la tecnología y a medio plazo genera mayores ahorros al sistema sanitario.
Este fue uno de los puntos de discusión en los que el acuerdo pudo resultar menos evidente. Se demandó una mejor integración y eficiencia entre los diferentes niveles asistenciales, donde el paciente no es de uno o de otro profesional, sino del sistema (gestión integral, continua e individualizada del paciente). En definitiva una visión más global del sistema y, por tanto, más fácilmente entendible que facilite la planificación común de los recursos (mayor eficiencia que redundará en facilitar la sostenibilidad tan demandada). Esto reduciría las ineficiencias que surgen, por ejemplo, de la no concentración de los pacientes por dolencias que permitiría a los profesionales y a la tecnología una mayor especialización en hospitales de referencia, etc.
Sin embargo, la necesidad de mejorar la eficiencia y la equidad del SNS, no debería empujar a buscar la solución fácil de la centralización de un sistema que también ha ofrecido muchas desventajas. Aunque económicamente pudiese tener algunas ventajas, como sucede en algunas grandes empresas, un sistema centralizado podría empobrecer y anular las innovaciones que, como en el caso de la gestión, han surgido en su mayoría de las comunidades autónomas y de la diversidad de abordajes.
El ejemplo de la gestión clínica como filosofía de gestión, a pesar de las diferentes modalidades de aplicación, ha permitido el desarrollo del sistema sanitario hacia un modelo de excelencia y corresponsabilidad de los sanitarios en la gestión. Existe el pleno convencimiento por parte de los expertos de que modelos basados en la participación y confianza en los profesionales obtienen mejores resultados, si bien no hay datos fehacientes que permitan su demostración.
En cuanto a la innovación en gestión el aspecto que parece necesitado de un mayor énfasis en el desarrollo de iniciativas es el de la evaluación de resultados que permitan establecer estándares y comparativas. La innovación está íntimamente relacionada con el propio proceso de mejora continuada por la aplicación de procedimientos o tecnologías disruptivas. Por ello, la no medición de resultados se contrapone con el concepto de innovación y la creación de un entorno propicio para el desarrollo de ideas disruptivas. Surgen nuevas iniciativas, innovadoras, y se implementan pero, desgraciadamente, no se evalúan ni se miden los resultados obtenidos. Somos líderes en implementar pero, por otro lado, nos olvidamos de evaluar los resultados de dicha implementación. Y, adicionalmente, perdemos el poder de comparación con, por ejemplo, otros hospitales u otros modelos de gestión, y renunciamos al benchmarking y a avanzar en la búsqueda de la máxima eficiencia.
3.- «Colaboración público privada, es necesario generar un entorno de confianza»
Para considerar cerrado el ciclo completo de la innovación es esencial involucrar a las empresas privadas, cuyas capacidades permiten discriminar de forma más eficiente las ideas fundamentales y de mayor interés para su aplicación a gran escala.
En referencia a las principales carencias que tiene el sistema sanitario, se consideró la falta de canales de comunicación entre la industria y el sector productivo que permita obtener un mayor conocimiento de cuáles son las demandas y las posibilidades que ofrece el sector público y viceversa. La comunicación entre los dos mundos tiene mucho espacio de mejora que aportaría un entorno más productivo y fructífero en la generación de productos e ideas innovadoras.
Para mejorar este entorno colaborativo son necesarias nuevas formas de relación entre la industria y las administraciones que fortalezcan la confianza mutua como base esencial para un entendimiento. Lograr este marco de confianza y transparencia requiere de la concreción de unos procesos e indicadores claros, de forma que pongan en conocimiento a todos los actores sobre cuál es el punto de partida y el listón que se debe superar para lograr cualquier objetivo.
Igualmente, es de especial relevancia establecer un sistema de medición de los resultados que permita conocer con claridad el estado de los compromisos fijados y planificar actividades futuras conjuntas que fomenten y posibiliten la mejora continuada del sistema sanitario. La idea de crear foros multidisciplinares que incluyan a los diferentes stakeholders con una periodicidad temporal ayudaría a que este objetivo pudiera alcanzarse. Foros que propongan medidas, que revisen después la implementación y evalúen sus resultados, y todo ello en un entorno de confianza y de compromiso común.
4.- «La carencia de instrumentos que permitan la medición de resultados imposibilita la mejora continua del sistema sanitario»
A pesar del casi pleno consenso de los expertos sobre la dificultad de mejorar lo que no se mide, también reconocen que los mecanismos para integrar y sistematizar los datos sobre los resultados en salud están poco desarrollados y por tanto hacen difícil su evaluación. Se apuntó también, una falta de compromiso político en avanzar hacia su resolución. Se exigió un mayor coraje político y se afirmó, en este sentido, que sería interesante la puesta en marcha de una plataforma que integre toda la información del SNS y permita acceder a la información desde cualquier lugar. No obstante, conseguir un acuerdo para decidir cuál es la información que se debe medir por su relevancia y que todo el mundo la mida de igual manera, es uno de los mayores retos a los que se enfrenta el sistema sanitario.
Una plataforma que permitiera medir los resultados ayudaría además a resolver discusiones sobre la oportunidad o idoneidad de mantener dentro del sistema sanitario público algunos servicios sanitarios. De esta manera el enfoque innovador que se adoptaría de forma generalizada, sería el cuestionamiento sobre la idoneidad de prestación de los servicios por un ente público o privado basándolo en decisiones de eficiencia y calidad del sistema.
5.- «La transparencia y publicidad de los datos y resultados de la sanidad es clave»
Este análisis se puede aplicar desde los resultados en las cirugías de los hospitales, a los procesos de financiación de nuevas moléculas, los datos de eficiencia de métodos diagnósticos o de fármacos, o a los procesos de evaluación e incorporación de innovaciones en las diferentes comunidades autónomas. Según mencionaron los ponentes, ejemplos de otros países muestran que además de la evaluación, es importante que los datos que se obtengan se hagan públicos. Un caso de Ontario, Canadá, mostró que un reporte privado sobre los resultados de los hospitales logró hacer descender la mortalidad en algunas intervenciones quirúrgicas, pero ese mismo estudio permitió una bajada aún mayor cuando el informe se hizo público.
Con transparencia y publicidad de resultados en salud abordaremos otro reto del sistema sanitario: asegurar la cohesión y la equidad dentro del sistema nacional de salud.
6.- «Existe una carencia práctica de instrumentos facilitadores de la transferencia de tecnología y conocimiento»
Uno de los puntos tratados en el foro fue la falta de instrumentos, especialmente financieros, y de servicios específicos para la gestión de la innovación sanitaria y para la transferencia de conocimiento. En este sentido, es recurrente la demanda por parte de los profesionales de la necesidad de estandarizar la política de fomento de la innovación y se apuntó a herramientas interesantes como la compra Pública innovadora, en la que el estado busca alianzas con empresas del sector privado para compartir riesgos y beneficios en la puesta en marcha de tecnologías y servicios innovadores. El sistema nacional de salud se podría convertir así en el laboratorio de innovación para las empresas biosanitarias y tecnológicas en el que poner a prueba proyectos pioneros que mejorarían la atención y supondrían un impulso a la competitividad de las empresas españolas a nivel internacional.
Acerca de los proyectos innovadores que pueden ayudar a probar la compra Pública innovadora, se sugirió también la idea de que es necesario acortar los tiempos entre la innovación y su disponibilidad en el sistema sanitario y de que los proyectos piloto no se perpetúen en su implementación, sin llegar a alcanzar nunca a los pacientes o llegando cuando la idea que en su momento fue innovadora prácticamente se ha quedado obsoleta.
Sobre esta misma idea, se señaló la fragmentación que existe entre el momento y el espacio en el que se produce una idea, el de la aceleración del producto o servicio que se ha ideado y el momento de su llegada al sistema sanitario o de la compra Pública innovadora. Se reclamó una mayor integración en todo el proceso para que exista una continuidad que facilite completarlo.
7.- «Es necesario cambiar el concepto de la sanidad como centro de coste hacia uno relacionado con la generación de recursos y conocimiento y, en definitiva, pasar del concepto de gasto al concepto de inversión»
El esfuerzo realizado por parte de las diferentes administraciones por desarrollar y ofrecer herramientas e instrumentos que puedan impulsar y apoyar la innovación en salud, harían frente a otra de las demandas de los ponentes, es decir, que la innovación no sólo sea una inversión rentable sino que se convierta también en una fuente de financiación. Esta petición se alinea con otras que reclaman que la gestión no se centre únicamente en el control del gasto sino que se plantee también la posibilidad de obtener ingresos como resultado de la implantación en la vida real de algunos proyectos o tecnologías. La creación de empresas desde hospitales, por ejemplo, podría aportar sostenibilidad al sistema y permitiría aprovechar grandes fortalezas del sistema sanitario español, como la gran cantidad de donantes de órganos que convierten al país en un lugar muy atractivo para la investigación en medicina regenerativa. Además, podrían establecerse recompensas a aquellas instituciones innovadoras (empresas privadas o públicas) que favorezcan
8.- «Es vital una gestión de los recursos humanos flexible y protectora con los “talentos generadores de conocimiento y riqueza”»
La importancia de proteger a los profesionales sanitarios y los investigadores que tienen buenas iniciativas y son incluso capaces de arriesgar su patrimonio y su tiempo para iniciar proyectos innovadores es vital. En la actualidad estos profesionales, están demasiado expuestos a las inercias del sector público que en ocasiones penaliza más que incentiva la iniciativa de los funcionarios públicos.
Sobre el espíritu emprendedor, se propuso una mayor integración de la labor investigadora en los profesionales del SNS, que en su mayoría lo ven como un aspecto secundario y en ocasiones penalizador del reconocimiento de su trabajo, y se recomendó el diseño de incentivos para que desde los centros de salud se tome la iniciativa en la puesta en marcha de investigaciones más allá del proceso habitual, que comienza casi siempre a propuesta de empresas farmacéuticas y de tecnología. Determinados proyectos deben ir asociados a la propia actividad asistencial y a la necesidad de entender mejor retos socio-económicos que se plantean en el día a día.
Como en todos los sistemas, por encima de la tecnología, el elemento más importante son las personas y la gestión de los recursos humanos, que también ofrece un amplio espacio para la innovación. Los ponentes consideraron que este es uno de los principales vectores de competitividad, llamando la atención sobre la ausencia de incentivos para apoyar la implicación de los profesionales en los resultados del SNS. De forma sinérgica con otros planteamientos, se señaló la falta de mecanismos e instrumentos específicos para la evaluación del trabajo de los profesionales dentro de los propios centros y a nivel nacional. Además, se enfatizó la naturaleza particular de la profesión médica, que no es la de un trabajador cualquiera y que debería estar regulada conforme a sus particularidades. En este sentido, en una demanda que también es frecuente entre los investigadores, se reclamó una mayor flexibilidad en la gestión del personal, una tarea en la que se consideró fundamental contar con el apoyo de los sindicatos. En este punto también mereció una mención especial el problema de la inadecuada gestión del talento, que abunda dentro del SNS.
Por último, se mencionó la necesidad de contar con un registro de profesionales que permita conocer los recursos humanos con los que se cuenta para poder obtener el mayor rendimiento posible de su trabajo. Sobre los recursos humanos, también aparecieron voces críticas sobre el papel del conocimiento y la innovación cuando se desvinculan de criterios médicos. La posibilidad de acceder a grandes cantidades de conocimiento a través de internet ha provocado que la autoridad y la credibilidad de los profesionales se cuestionen y que éstos pierdan motivación. El contacto físico con los pacientes y la capacidad de los médicos para interpretar la gran cantidad de información y de tecnología disponible, fueron algunos de los valores que se consideró importante recuperar y reforzar.
9.- «La inequidad territorial en el acceso a las tecnologías y la falta de un criterio consensuado por todas las partes en la evaluación de la tecnología»
En un sistema de sistemas como es el español, también se mencionó el problema de las grandes diferencias de atención y de acceso a los fármacos innovadores y a la tecnología más avanzada en las diferentes comunidades autónomas, y que hace muy distinta la capacitación que se ofrece a los profesionales en el ejercicio de su actividad. Cohesión y equidad en el acceso a los medicamentos y a los métodos diagnósticos más eficientes deberían ser prioritarios para un SNS que se vanagloria de ser uno de los mejores sistemas sanitarios del mundo. Y en ese aspecto, deberían tomarse medidas legislativas y de gestión que aseguren dicha cohesión y equidad y que cualquier paciente, viva donde viva, tenga las mismas opciones para solucionar su problema de salud. En este punto, se reclamó un mayor liderazgo desde el Ministerio de sanidad que debe ser el garante de dicha cohesión.
El aspecto fragmentario del SNS y del sistema de I+D requeriría, según algunas aportaciones, una alineación entre las políticas nacionales y las de las comunidades autónomas (por ejemplo, el calendario de vacunación). Esa cooperación puede ayudar a paliar los déficits provocados por la escasez presupuestaria de los últimos años e incrementar a nivel nacional los presupuestos destinados a facilitar las herramientas de los profesionales para el ejercicio de su actividad. Se apuntó hacia la infra-financiación más que hacia un problema de sobregasto.
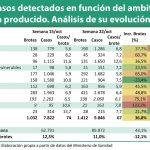
Existen grandes diferencias entre las comunidades autónomas que menos invierten en sanidad per cápita y las que más llegando a diferencias del 60%. Estos datos sobre las diferencias entre comunidades autónomas son más relevantes aun cuando se observan las diferencias en resultados, como puede ser el caso de la mortalidad hospitalaria por infarto con una variación de más de 3 puntos entre unas comunidades y otras.
La falta de criterios a la hora de negociar el valor de la tecnología entre todas las comunidades se apuntó como una grieta por la que se escapa buena parte de la capacidad de negociación del estado para obtener los recursos en las mejores condiciones. Entre las medidas concretas que se plantearon para reducir las asimetrías regionales, se propuso crear una partida nacional al menos para los medicamentos que afectan a las enfermedades raras y ultrarraras, que requieren autorizaciones especiales y tienen un impacto presupuestario importante.
El precio de los fármacos es uno de los ámbitos en los que puede haber intereses encontrados entre los gestores del SNS y las empresas que los desarrollan y muestra los difíciles equilibrios entre la inversión necesaria para impulsar la innovación y la necesidad de controlar el gasto. Particularmente, se mencionaron los nuevos medicamentos desarrollados por empresas biotecnológicas, que no van dirigidos a grandes cantidades de enfermos sino a grupos específicos. Estos fármacos son muy eficaces, pero también muy caros, y algunos expertos señalaron que si no se controla su precio pueden hacer peligrar la sostenibilidad del sistema.
Los representantes de la industria, por su parte, pidieron que a la hora de evaluar el coste y los beneficios de un fármaco determinado, no se tenga en cuenta sólo el corto plazo y se incorporen análisis relacionados con los costes globales de las patologías (indirectos, laborales y sociales). En definitiva, evaluar la eficiencia de dichos fármacos en términos de coste-efectividad. Un medicamento, por ejemplo, que cueste varias decenas de miles de euros, pero cure una enfermedad en dos años, puede ser más rentable que otro más barato si se tienen en cuenta los gastos de mantener con vida a un paciente crónico o incluso los costes de que una persona no pueda trabajar durante muchos años. Una vez más, el diseño de buenas herramientas de evaluación con criterios objetivos, consensuados entre todos los agentes del sistema y públicos se presentó como una de las prioridades para mejorarlo.
En lo que sí parecía existir un mayor consenso es en la necesidad de que existan unas reglas claras en la fijación de precios de los medicamentos y en la necesidad de transparencia. Para mejorar en este aspecto, se mencionó que las decisiones de la comisión de precios deberían tener publicidad, para ofrecer confianza a un proceso que hasta ahora tiene algunos aspectos opacos con el fin de que los ciudadanos conozcan cómo se emplean sus impuestos en un punto tan sensible como el de la sanidad.
La evaluación sería también un paso para una revisión de las normas de financiación. En la mesa se afirmó que es necesario establecer normas claras para elegir los nuevos fármacos que va a financiar el estado, basados en criterios terapéuticos robustos que se puedan reproducir en circunstancias diversas. En este sentido, se apuntó que faltan evidencias sobre cuál será el comportamiento de un medicamento en la práctica clínica habitual. Cuando se autorizan, sólo se tiene la información sobre el comportamiento en el ensayo clínico y habría que diseñar sistemas de evaluación previa a la financiación basados en cómo se comporta el medicamento en la población concreta que lo va a recibir.
También se indicó la posibilidad de facilitar su introducción en el sistema sanitario y, pasado un tiempo, evaluar su efectividad y decidir sobre si renovar su calificación o revocar dicha financiación. Para ello, el registro de pacientes se torna necesario para la evaluación de los resultados. Y se vuelve a abrir otro tema de debate: ¿registros de sociedades médicas, de los propios sistemas sanitarios, etc?
Pero el escrutinio no sólo debería afectar a las nuevas incorporaciones sino que se podría aplicar también a los medicamentos que ya están financiados: es posible que los nuevos fármacos dejen obsoletos los del pasado. Apareció el concepto de reinversión (dejar de pagar lo no eficiente ya), para financiar la innovación eficiente. Además, y en un punto que puede resultar polémico por la dificultad de tasar unos meses de vida o una mejora en la calidad de vida de una persona, se mencionó la posibilidad de fijar un umbral de coste efectividad a partir del cual se podría financiar un medicamento.
Para lograr que este tipo de medidas se puedan aplicar sin causar una alarma social innecesaria, sería interesante dedicar más tiempo y esfuerzo a informar a la población sobre cuál es la situación económica de la que se parte, qué se puede permitir el estado y qué efectos tiene sobre la salud general de los españoles optar por una medida determinada y no por otra. Una vez más, coraje y decisión política para priorizar donde se ponen los recursos, en este caso, sanidad frente a otros ministerios.
La implantación de este tipo de medidas podría servir al sistema sanitario español como elemento diferenciador y competitivo para permitirle posicionarse como referente de la innovación en la evaluación e investigación farmacológica y de resultados en salud a nivel mundial logrando generar una contrapartida económica muy beneficiosa para el sistema sanitario y por tanto ayudándolo en su sostenibilidad.















 :
:  Carmen Martínez, portavoz del Grupo Socialista en la Comisión de Sanidad del Congreso de los Diputados:
Carmen Martínez, portavoz del Grupo Socialista en la Comisión de Sanidad del Congreso de los Diputados:  Margarita de la Pisa, eurodiputada de Vox.:
Margarita de la Pisa, eurodiputada de Vox.:  Ion Arocena, director general de la Asociación Española de Bioempresas (Asebio):
Ion Arocena, director general de la Asociación Española de Bioempresas (Asebio):  Javier Padilla, secretario de Estado de Sanidad:
Javier Padilla, secretario de Estado de Sanidad: